Astma
Podcast & video
1. Wat is astma?
Astma is een ziekte van je longen. Je hebt bij astma het gevoel dat je minder lucht krijgt. Je kunt ook een piepend geluid horen bij het ademen.
Dit komt doordat de buisjes in de longen waar de lucht doorheen gaat samenknijpen. De lucht kan er dan moeilijker doorheen. Dit samenknijpen gebeurt als de longen geprikkeld worden, bijvoorbeeld door een verkoudheid. Of omdat je ergens allergisch voor bent.
Astma is een ziekte die nooit helemaal over gaat. Veel kinderen hebben er last van. Als de klachten ineens veel erger worden, heb je een ‘astma-aanval’.
Hoe werken je longen en luchtwegen?
De lucht die je inademt, gaat via je luchtwegen naar je longen. Met ‘luchtwegen’ bedoelen we dus eigenlijk je mond, keel, neus en luchtpijp. In je longen krijgt de luchtpijp steeds kleinere takjes, net als bij een boom. Uiteindelijk komt de lucht in je longblaasjes. Hier haalt je lichaam de zuurstof uit de lucht die je ingeademd hebt. Je lichaam heeft deze zuurstof nodig, bijvoorbeeld om lekker te kunnen bewegen.
Rondom de kleinere buisjes in je longen zitten spiertjes. Die kunnen aanspannen en ontspannen. Als ze aanspannen, knijpt het buisje wat dicht en kan er minder lucht doorheen. Als ze ontspannen kan er juist meer lucht doorheen. Ook zit in de luchtwegen een slijmvlieslaagje. Dit slijmvlies beschermt je. Het houdt schadelijke stoffen tegen, bijvoorbeeld stof en bacteriën.
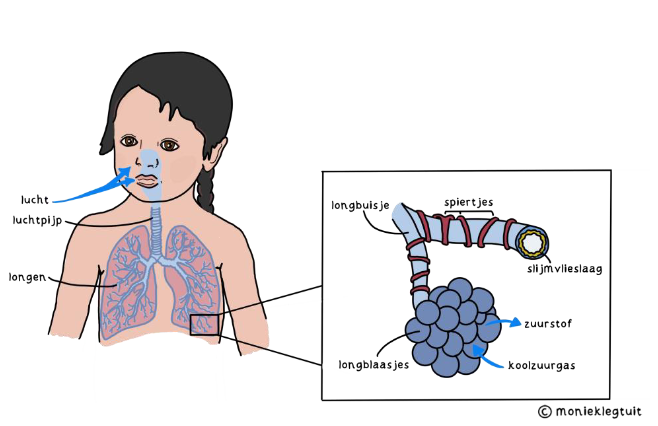
Hoe zit dat dan bij astma?
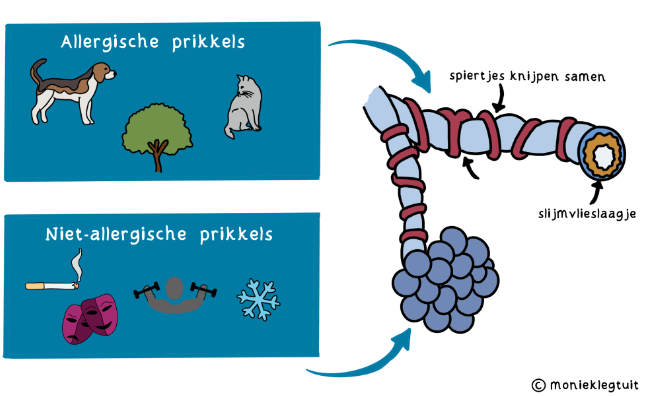
Bij astma is het slijmvlieslaagje in je luchtwegen dikker en gevoeliger voor prikkels. Door prikkels knijpen de spieren rondom de longbuisjes samen. Hierdoor worden ze nauwer en kan de lucht moeilijker naar binnen en naar buiten. Hierdoor kun je ook een piepende uitademing horen. Dit lijkt op een ballon waar je langzaam de lucht uit laat lopen. Dan krijg je ook een piepend geluid.
Welke prikkels maken astma erger?
Er zijn twee soorten prikkels waar je longen op reageren: allergische prikkels en niet-allergische prikkels.
Allergische prikkels
Als je allergisch bent voor iets, reageert je lichaam heftig als je dit inademt. Dit kan bijvoorbeeld zijn:
- stof in huis (huisstofmijt);
- huidschilfers van dieren;
- pollen van bomen en gras.
Niet-allergische prikkels
Je kunt ook reageren op prikkels zonder dat je daar allergisch voor bent. Voorbeelden van niet-allergische prikkels zijn:
- verkoudheid;
- sigarettenrook;
- koude lucht;
- mist;
- heftige emoties;
- inspanning (sporten of rennen).
2. Hoe vaak komt astma voor? En bij wie?
Astma komt veel voor. Grote kans dat in jouw klas twee of drie kinderen met astma zitten. Als een van jouw ouders astma heeft, is de kans groter dat jij ook astma krijgt. Je hebt dan ongeveer 25 procent kans (1 op de 4) dat jij het ook krijgt. De kans dat je de ziekte krijgt, wordt groter als allebei je ouders astma hebben. Als je eczeem of hooikoorts hebt, heb je ook meer kans op astma. De kans om astma te krijgen is ook iets groter als je te vroeg geboren bent. Maar óf je het ook echt krijgt en op welke leeftijd het begint, is niet goed te voorspellen.
Bepaalde prikkels in je omgeving kunnen ook de kans vergroten dat je astmatische klachten krijgt. Als je bijvoorbeeld veel tijd doorbrengt in een omgeving met sigarettenrook of vervuilde lucht, heb je een grotere kans op deze ziekte. Het is helaas niet altijd te voorkomen dat je in aanraking komt met prikkels die de kans op astma vergroten.
3. Hoe merk je dat je astma hebt?
Als je astma hebt, voel je je benauwd. Je hebt dan het gevoel dat je minder lucht hebt. Het is dan net of je hard de trap oploopt en door een rietje moet ademen. Je kunt ook andere klachten hebben. Bijvoorbeeld een piepende ademhaling. Of hoesten, bijvoorbeeld als je je inspant. Ook ’s nachts hoesten komt vaak voor. Als je slecht slaapt vanwege je astma of als je astma niet goed reageert op medicijnen, kun je je ook moe voelen.
Als je echt een astma-aanval hebt, weten jij en je dokter meestal wel dat het om astma gaat. Als de klachten wat minder erg zijn, is het soms moeilijker vast te stellen. Als je al langer een klein beetje benauwd bent, ben je er misschien aan gewend geraakt. Dan voel je het niet meer zo goed.
4. Hoe weet de dokter dat je astma hebt?
De dokter luistert goed naar je verhaal en stelt vragen. Bijvoorbeeld:
- Piept je ademhaling wel eens?
- Ben je soms benauwd? En zo ja, wanneer dan? Hoe vaak?
- Heb je klachten als je sport?
- Heb je ’s nachts klachten?
- Zijn er prikkels in jouw omgeving waar je last van hebt? Wordt thuis gerookt?
- Ben je ergens allergisch voor? Hebben familieleden aanleg voor allergie?
- Heb je ooit eerder een puffer gebruikt? Zo ja, hielp dat?
Natuurlijk gaat de dokter je ook onderzoeken.
- De dokter onderzoekt hoe snel je ademt. En hoeveel moeite het jou kost om te ademen.
- De dokter luistert met een stethoscoop naar je longen. Is er bijvoorbeeld een piepende ademhaling te horen?
- De dokter onderzoekt of er een andere reden is waarom je zo benauwd bent. Of je bijvoorbeeld ergens allergisch voor bent.
Meestal wil de dokter verder onderzoek doen: bijvoorbeeld naar allergieën of een longfunctieonderzoek (blaastest). Een blaastest laat zien hoe erg je luchtwegen vernauwd zijn. Of de spiertjes in jouw longen goed kunnen ontspannen. En of er meer lucht doorheen kan na een puf met een luchtwegverwijder (zie vraag 5). Bij dit onderzoek krijg je een zacht klemmetje op je neus, moet je diep inademen en daarna lang uitademen. De blaastest lukt meestal goed als kinderen 5 jaar of ouder zijn.
Waar kan de dokter nog meer aan denken?
Als je benauwd bent, een piepende ademhaling hebt of veel hoest, betekent dit niet altijd dat je astma hebt. Je kunt bijvoorbeeld ook benauwd raken door bronchitis (ontsteking van je longbuisjes), een verkeerde manier van ademen of een slechte conditie. Bij kinderen onder de 6 jaar kan ook een virusinfectie de klachten veroorzaken. Dit noemen we ‘viraal piepen’ of ‘peuterastma’. Meestal komt dit doordat de longen tijdelijk extra gevoelig zijn voor verkoudheid. Als deze kinderen ouder zijn dan 5 of 6 jaar gaat het meestal vanzelf over. Maar bij 1 van de 3 kinderen gaat het viraal piepen over in astma.
5. Wat kun je aan astma doen?
Astma is goed te behandelen. Samen met de dokter ga je ervoor zorgen dat je zo weinig mogelijk klachten hebt met zo min mogelijk medicijnen. De behandeling bestaat uit:
- Leren wat astma is. Het is belangrijk om je ziekte te ‘begrijpen’. Dan snap je ook wat je kunt doen om klachten te voorkomen en te verminderen. De informatie die je nu leest, helpt hierbij;
- Een gezonde leefstijl. Daarbij hoort: niet roken, ook niet in je omgeving;
- Vermijden van prikkels waar je gevoelig voor bent;
- Medicijnen.
Gezond leven en prikkels vermijden helpt vaak om de astmaklachten te onderdrukken. Meestal lukt het niet om de astmaklachten helemaal te laten verdwijnen. De meeste kinderen met astma hebben medicijnen nodig. Je krijgt deze medicijnen in de vorm van een puff of inhalator. Er zijn twee soorten medicijnen:
- Aanvalsmedicijnen;
- Onderhoudsmedicijnen.
Aanvalsmedicijnen neem je als je benauwd wordt of een astma-aanval hebt. Onderhoudsmedicijnen neem je elke dag. Met deze medicijnen bouw je bescherming op en voorkom je klachten. Belangijk is deze medicijnen elke dag op de goede manier te gebruiken. Dan werken ze het best.
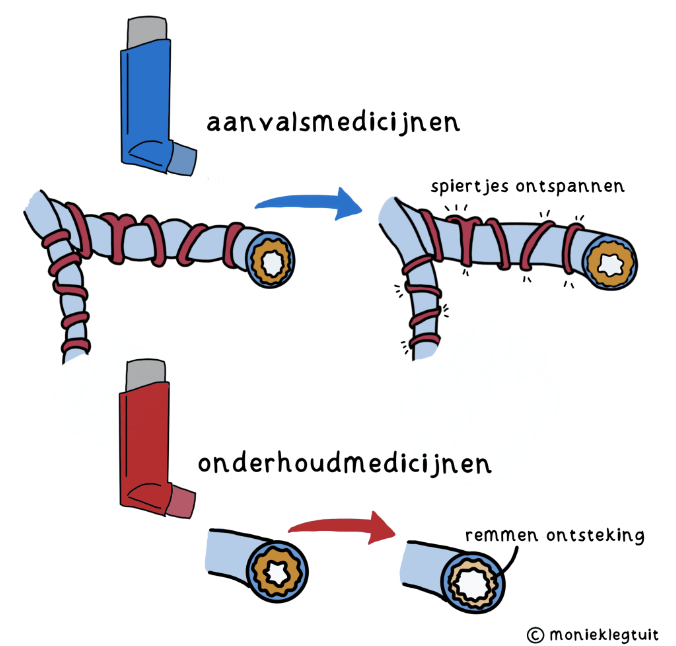
Aanvalsmedicijnen
Met een aanvalsbehandeling kunnen we de benauwdheid en piepende ademhaling snel oplossen. We gebruiken hiervoor een medicijn dat de luchtweg wijder maakt. Dit medicijn ontspant de spiertjes rond de ademhalingsbuisjes. De lucht kan er dan gemakkelijker doorheen, je hebt dan minder het gevoel dat je ‘door een rietje moet ademen’. Je gebruikt aanvalsmedicijnen als je erg veel last hebt van je astma. Of als je gaat sporten en eigenlijk van tevoren al weet dat je dan benauwd wordt. Door je medicijn vooraf in te nemen, kun je fijner sporten. Maar: de oorzaak van de astma nemen deze medicijnen niet weg. Het medicijn werkt binnen 5 tot 10 minuten en is na 4 tot 6 uur meestal weer uitgewerkt. Als je vaak benauwd bent, heb je ook vaker aanvalsmedicijnen nodig.
Onderhoudsmedicijnen
Met ontstekingsremmers remmen we de ontsteking van het slijmvlies in de ademhalingsbuisjes. Zo pakken we de astma aan bij de bron. Dit medicijn neem je elke dag. Dit noemen we een onderhoudsbehandeling. Ontstekingsremmers hebben 1 tot 2 weken nodig voor ze werken. Na 6 tot 8 weken werken ze echt goed.
Medicijnen voor astma adem je meestal in. Het medicijn komt dan direct op de plek waar het moet werken: in je longen. Je kan dat doen met een puffer of inhalator. Er zijn puffers en inhalatoren voor verschillende leeftijden. De dokter en longverpleegkundige leggen uit hoe je deze medicijnen op de goede manier inneemt. Kijk ook naar tip 3 en tip 7.
6. Wat kan ik nog meer verwachten?
Met de kinderarts en je longverpleegkunidge maak je een behandelplan dat past bij de astma en de klachten die je hebt. Dit beslis je samen: jij, je ouders en de dokter. Natuurlijk legt de dokter ook uit wat de bijwerkingen van de medicijnen zijn. En welke voor- en nadelen je kunt verwachten.
Voordelen van de aanvalsmedicijnen zijn dat je je snel minder benauwd zult voelen; nadeel is dat je hartkloppingen, trillende handen en hoofdpijn kunt krijgen, en soms hoesten. Deze bijwerkingenverdwijnen na een paar uur weer, Op den duur voelt je dit steeds minder.
Voordelen van onderhoudsbehandeling zijn dat je veel minder last van je astma zult hebben en meer energie krijgt om bijvoorbeeld ook beter te kunnen sporten. Nadelen zijn soms heesheid of een schimmelinfectie in de mond, maar dit is te voorkomen door na het puffen goed je keel te spoelen met water. Wanneer je veel van het medicijn nodig hebt (hoge dosis) kan dit soms effect op je lengtegroei hebben en nog zeldzamer effect op je bijnierfunktie. De dokter kent deze bijwerkingen en zal hier ook goed op letten en de lengtegroei in de gaten houden. Het is ook zo dat wanneer je astma niet goed behandeld wordt dit ook effect heeft op de lengtegroei.
Als je met de behandeling bent gestart, houd je samen met je dokter in de gaten hoe het met je gaat. Af en toe kom je bij de kinderarts voor controle, soms ook voor een blaastest. Als het goed gaat, hoef je maar eenmaal per jaar naar de dokter.
7. Is astma bij iedereen even erg?
Soms hebben kinderen vaker en heviger last van hun astma dan anderen. Meestal kunnen we dit oplossen door de behandeling aan te passen, door bijvoorbeeld op andere medicijnen over te stappen. Ook kunnen kinderen zo’n heftige astma-aanval krijgen dat ze naar het ziekenhuis moeten. Gelukkig komt dit niet vaak voor. Je krijgt dan extra aanvalsmedicijnen. Dan geven we deze medicijnen via een kapje op je neus met ook zuurstof. Dit noemen we vernevelen. Vaak is ook een sterke ontstekingsremmer nodig. We geven je dan prednison via een drankje of tabletten.
Kun je over astma heen groeien?
Astma verdwijnt niet zomaar. Je wordt geboren met aanleg voor astma en die aanleg gaat niet weg. Door de jaren kan de astma wel minder heftig worden. Als het een periode goed gaat, heb je misschien ook minder medicijnen nodig. Bij 9 van de 10 kinderen en jongeren is de astma goed in de hand te houden. Belangrijk is de medicijnen goed te gebruiken en te doen wat je samen met je dokter hebt afgesproken.
7 tips
1. Schaam je nooit voor je astma.
Wist je dat bekende sporters en artiesten ook astma hebben. Er is dus heel veel mogelijk als je samen met je dokter zorgt voor een goede behandeling en leefstijl.
2. Vermijd astma prikkels
Wordt je astma erger als je in aanraking komt met bijvoorbeeld stof, een huisdier, pollen of de rooklucht van sigaretten? Vermijd dan deze prikkels. Rook jij? Roken je ouders? Je huisarts kan verwijzen naar hulp om met roken te stoppen
3. Oefen en weet hoe je puffers gebruikt
Gebruik je medicijnen zoals een puffer of inhalator? Oefen hiermee.
4. Neem medicijnen op een vaste tijd in
Bewaar je medicijnen op een vaste plaats en neem ze in op een vaste tijd. Zet bijvoorbeeld een herinnering in je telefoon. Als je ontstekkingsremmers gebruikt, poets daarna dan je tanden, dat voorkomt bijwerkingen. Vertel ook je tandarts dat je medicijnen gebruikt voor astma.
5. Zorg dat je aanvalsmedicijnen altijd bij je hebt
Aanvalsmedicijnen heb je nodig als je een astma-aanval krijgt. Bewaar deze medicijnen thuis, maar ook op plekken waar je veel bent. Bijvoorbeeld op school, naschoolse opvang of op het oppasadres. Dan heb je ze in geval van nood bij de hand.
6. Weet wat je moet doen bij een aanval
Zorg dat je weet wat je moet doen als je je benauwd voelt. Bijvoorbeeld welke puffs je moet nemen. En hoeveel. Dat staat in je behandelplan. Zorg voor nieuwe aanvalsmedicijnen als de oude opraken of de houdbaarheidsdatum verlopen is.
7. Bekijk onze internet tips
Zoek je meer betrouwbare en nuttige informatie? Kijk dan op de sites hieronder.
Voor ouders
- Bekijk de informatie van Cyberpoli over astma;
- Bekijk de informatie op thuisarts.nl over onderzoek en hoe te handelen bij een astma aanval;
- In de Richtlijn astma staat alle medische informatie op een rij.
Voor kinderen (plus informatie voor spreekbeurten)
- Lees bijvoorbeeld dit kinderboek over astma;
- Bekijk de Video: superhelden met (ernstig astma) en de bijbehorende praatplaat, gemaakt door de Astma Verenging Nederland en Davos;
- Het Longfonds heeft een speciale pagina voor kinderen: Astmakids, hier kun je ook informatie vinden voor een spreekbeurt over astma;
- Bekijk de Video: wat gebeurt er in je longen?
Informatie over medicijnen
- Op deze website kun je informatie vinden over het gebruik van allerlei verschillende soorten inhalatoren;
- Het Tergooi ziekenhuis heeft ook een pagina met informatie over het gebruik van inhalatiemedciatie bij kinderen;
- Op Thuisarts kun je ook informatie vinden over medicijnen voor astma
De informatie van dit onderwerp downloaden
Auteurs folder
Dr. Rosalie Linssen, kinderarts in opleiding, Tergooi MC;
Drs. Charelity Gallant, basisarts Jeugdgezondheidszorg;
Drs. Gwen Feld, basisarts kindergeneeskunde Zaans Medisch Centrum; en
Drs. Julia Groenveld, basisarts chirurgie, OLVG, Amsterdam
Drs. Anne Hoffman, basisarts
Drs. Lotte Heijerman, kinderarts in opleiding, Amsterdam UMC
Dr. Bart van Ewijk, kinderlongarts, Tergooi MC
Drs. Caroline Kosterink-Brackel, kinderlongarts, Tergooi MC
Dr. Marieke Mérelle, kinderarts, Spaarne Gasthuis
Drs. Bibi Funke Kupper, kinderarts, Spaarne Gasthuis
Dr. Gerdine Kamp, kinderarts, Tergooi MC
Illustraties
Drs. Moniek Veldhuis, kinderarts in opleiding, Amsterdam UMC (@MoniekLegtUit)
Redactie
Ben de Graaf, tekstschrijver
Vormgeving
Drs. Julia Groenveld, basisarts chirurgie, OLVG, Amsterdam
Met dank aan:
Het longfonds
Monique Rüegg, Astma Vereniging Nederland en Davos
Onze meest actuele medische onderwerpen
- Alle onderwerpen
- Baby
- Buik
- Groei & puberteit
- Hoofd
- Lichaam algemeen
- Luchtwegen
Buikgriep en het Rota-vaccin
Buikgriep bij kinderen, het komt veel voor. Vaak ontstaat dit door het rotavirus. In deze folder en podcast geven we informatie over buikgriep, hoe je uitdroging bij je kind kunt herkennen en over het rota-vaccin
Gele baby
Een groot deel van de baby’s ziet na de geboorte geel, dit heeft verschillende oorzaken en is gelukkig onschuldig. In deze folder lees je er meer over. Luister ook onze podcast waarin Benthe, de moeder van Zed en kinderarts-neonatoloog Annemieke Kunst meer vertellen!
Astma
Astma bij kinderen, ben jij ook zo benieuwd hoe dat klinkt? Luister nu hoe onze kinderlongarts Dr. Bart van Ewijk dit geluid kan nadoen. In deze podcast van Kind bij de Dokter gaan Gerdine Kamp (kinderarts) en Lotte Heijerman (kinderarts in opleiding) in gesprek met Olivier en zijn moeder.
Chronische buikpijn
Chronische buikpijn is buikpijn die langer dan 2 maanden bestaat, die je altijd voelt of die vaak terugkomt, iedere week wel een keer of soms vaker. Vaak vind de dokter geen afwijkingen, maar toch heb je wel echt buikpijn. Benieuwd hoe dit zit? Lees dan verder